Informationen zu Morbus Fabry
Die Erkrankung "Morbus Fabry" ist seit mehr als 100 Jahren bekannt und doch führt sie bis heute ein Schattendasein. 1898 veröffentlichten zwei Ärzte - "Johann Fabry" aus Deutschland und "William Anderson" aus England - unabhängig voneinander die ersten Berichte über Patienten mit purpurroten punktförmigen Hautflecken, die sich über größere Körperpartien erstreckten. Damit beschrieben die Ärzte eine der auffälligsten und manchmal auch ersten Veränderungen bei Fabry-Patienten.
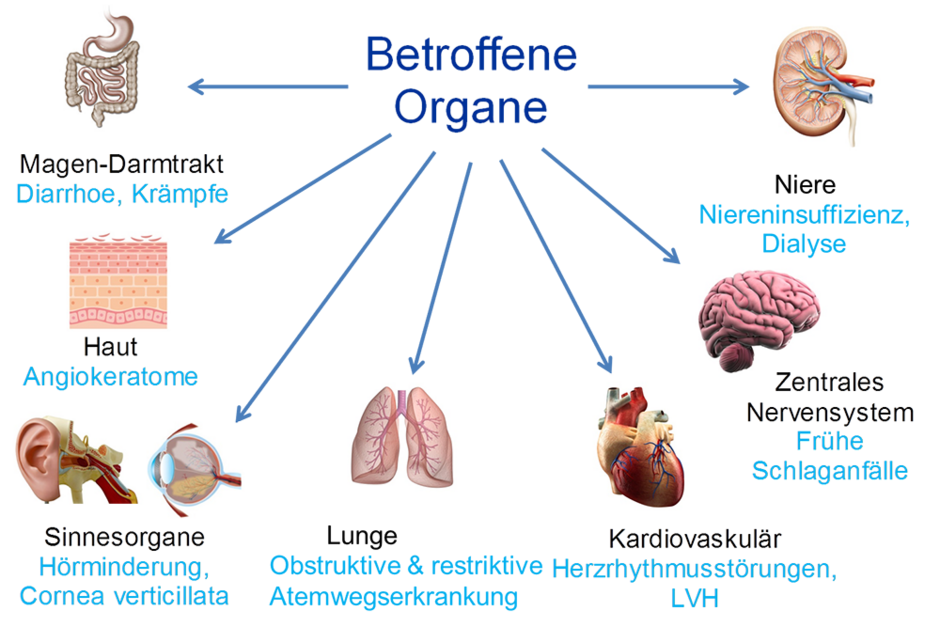
Inzwischen ist bekannt, dass Morbus Fabry eine Multiorganerkrankung ist, die außer der Haut vor allem die Nieren, das Nervensystem und das Herz betrifft. Deshalb gibt es am Fabry-Zentrum Münster Experten der Fachrichtungen Nephrologie, Neurologie und Kardiologie, die sich speziell mit dem M. Fabry beschäftigen.
Da das Krankheitsbild zudem von Patient zu Patient sehr unterschiedlich sein kann, wird eine Fabry-Erkrankung meistens erst mit einer Verzögerung von vielen Jahren erkannt. Es gibt viele Betroffene, die die Ursache ihrer Beschwerden gar nicht kennen. Hier werden die vielfältigen Symptome, die auftreten können, beschrieben und es gibt einen Überblick über die verfügbaren Möglichkeiten zur Behandlung. Seit dem Jahr 2001 steht eine Enzymersatztherapie zur Verfügung.
Betroffene Organe
Morbus Fabry – was ist das?
Morbus Fabry zählt zu den "lysosomalen Speicherkrankheiten". Es sind mehr als 50 verschiedene dieser seltenen "Stoffwechselkrankheiten" bekannt, von denen weltweit jeweils nur ein paar Tausend Menschen betroffen sind. Alle Speicherkrankheiten sind angeboren und werden durch einen "Mangel spezifischer Eiweißstoffe (Enzyme)" in den Lysosomen - den "Müllverbrennungsanlagen" der Zellen - verursacht. "Lysosomen" sind Organellen (Zellkörperchen), die mit Ausnahme der roten Blutkörperchen in allen menschlichen Körperzellen vorkommen. Die Enzyme in den Lysosomen verdauen Zucker, Eiweißstoffe, Nukleinsäuren und Fette. Fehlt eines dieser Enzyme oder wird es nicht in ausreichender Menge produziert, werden die Lysosomen mit Abfallstoffen überfüllt und es entwickelt sich eine Speicherkrankheit.
Bei Morbus Fabry handelt es sich bei dem fehlenden bzw. "mangelnden Enzym" um die so genannte "α-Galaktosidase A (α-GAL)". Dieses Enzym spaltet Fettstoffe (Glykosphingolipide), die wichtige Bestandteile der Hülle unserer Körperzellen sind. Dadurch reichern sich Fettstoffe, vor allem "Globotriaosylceramid (GL-3)", in zahlreichen Geweben und Organen an.
Besonders betroffen sind die Blutgefäße, die Niere und das Herz. Betroffene Organe werden durch diese Ablagerungen geschädigt und ihre Funktion nimmt im Verlauf der Erkrankung ab. An der Haut entwickeln sich rote Flecken, am Auge kommt es zu Ablagerungen in der Hornhaut, im Bereich des Nervensystems können brennende Schmerzen im Bereich der Hände und Füße auftreten, die Schweißdrüsen stellen ihre Funktion ein (vermindertes Schwitzen) und im Bereich des Magen-Darm-Trakts kommt es zu Bauchschmerzen und Durchfall.
Als Erbkrankheit beruht der Morbus Fabry auf einem Gendefekt auf dem X-Chromosom, dem weiblichen Geschlechtschromosom. Ein Defekt im Gen für die α-Galaktosidase bewirkt, dass der Körper das wichtige Enzym gar nicht oder nicht in ausreichender Menge herstellen kann. Schätzungsweise einer von 40.000 Männern hat einen solchen Gendefekt. Aber auch Frauen sind betroffen. Früher dachte man, dass nur Männer an Morbus Fabry erkranken, da sie nur ein X-Chromosom besitzen. Frauen, die über zwei X-Chromosomen verfügen, galten hingegen lange Zeit nur als Überträgerinnen, die selbst nicht erkranken. Inzwischen weiß man aber, dass auch Frauen an M. Fabry erkranken können, obwohl das Enzym α-GAL bei ihnen häufig noch eine gewisse Restaktivität hat. Bei Männern ist hingegen in der Regel das Enzym im Blut gar nicht nachweisbar. Männer erkranken deshalb meistens schwerer als Frauen und die ersten Symptome treten wesentlich früher auf.
Es ist sehr wahrscheinlich, dass es in der Familie eines Fabry-Patienten noch weitere Personen gibt, die betroffen sind. Deshalb sollte bei einer humangenetischen Beratung ein Familienstammbaum erstellt werden, um Familienmitglieder zu identifizieren, bei denen die Erkrankung ebenfalls vorliegen könnte. Die jeweiligen Familienmitglieder sollten über das "Risiko einer Fabry-Erkrankung" informiert werden und sich ebenfalls untersuchen lassen. Dies geschieht natürlich auf freiwilliger Basis. Keiner ist zu einem Test verpflichtet. Wie hoch ist zum Beispiel das Erkrankungsrisiko für Söhne und Töchter, wenn ein Elternteil Morbus Fabry hat? Ist der Vater betroffen, dann sind alle Söhne gesund, da in diesem Fall das X-Chromosom von der Mutter stammt. Andererseits wird der erkrankte Vater allen Töchtern das X-Chromosom mit dem Fabry-Gen vererben, so dass alle Töchter Überträgerinnen der Erkrankung sind und auch selbst Symptome entwickeln können. Ist die Mutter erkrankt, so besteht für alle Kinder ein 50%iges Risiko, die Erkrankung vererbt zu bekommen. Statistisch gesehen, ist damit jedes 2. Kind betroffen. Es kann natürlich auch sein, dass alle Kinder gesund sind oder alle Kinder den Gendefekt geerbt haben.
Symptome
Fabry-Patienten leiden an vielfältigen Symptomen, die - isoliert betrachtet - auch auf andere Erkrankungen hinweisen könnten. Das Krankheitsbild Morbus Fabry erschließt sich erst durch die Auswertung aller Symptome im Zusammenhang.
Beim "klassischen Morbus Fabry" treten die ersten Beschwerden meist bereits in der Kindheit im Alter von vier bis acht Jahren auf: brennende Schmerzen und Kribbeln in Händen und Füßen, unerklärbare Fieberschübe, verminderte Fähigkeit zu schwitzen und Magen-Darm-Probleme wie Bauchschmerzen und Durchfall. Mit zunehmendem Lebensalter werden mehr und mehr Organe in Mitleidenschaft gezogen. Es drohen vorzeitige Schlaganfälle, Nierenversagen und Herzinfarkte. Es ist bisher aber nicht möglich, den Verlauf einer Fabry-Erkrankung vorauszusagen, da sie bei jedem Patienten ein etwas anderes Gesicht haben kann. Es gibt eine Fülle von Variationen und Sonderformen. Bei manchen Patienten sind fast ausschließlich Herz ("Herzvariante") oder Nieren ("Nierenvariante") betroffen, während klassische Symptome an Haut und Augen oder Schmerzen fehlen können. Morbus Fabry ist eine Multiorganerkrankung, die ohne Behandlung stetig fortschreitet. Da sich die Fettstoffe, die im Körper nicht abgebaut werden können, in ganz unterschiedlichen Geweben anreichern, sind viele Organe betroffen: Augen, Nervensystem, Herz, Nieren und Haut.
Trotz der Vielfältigkeit des Krankheitsbildes verursachen die Ablagerungen von Glykosphingolipiden (fettähnlicher Stoff), vor allem Globotriaosylceramid (GL-3) "charakteristische Beschwerden". Sowohl betroffene Männer als auch betroffene Frauen können einige oder alle der folgenden "Leitsymptome" in unterschiedlicher Intensität aufweisen:
Zu den sichtbaren Merkmalen des Morbus Fabry zählt ein purpurroter Hautausschlag (sog. Angiokeratome). Dabei handelt es sich um rötlich-violette Hautflecke, deren Größe von einem Stecknadelkopf bis zu mehreren Millimetern reicht und die sich in der Regel diffus am Gesäß, an den Lenden, um den Nabel herum und auf den Oberschenkeln verteilen (Badehosenbereich). Sie können sich aber auch auf der Innenseite der Lippen oder an den Händen befinden. Die Zahl der Angiokeratome und ihre Auffälligkeit kann von Patient zu Patient stark variieren.
Augenveränderungen durch die GL-3 Ablagerungen treten bei fast allen Fabry-Patienten bereits frühzeitig auf. Besonders charakteristisch sind Trübungen der Hornhaut durch winzige feine Ablagerungen, die ein ähnliches Muster wie Speichen in einem Rad haben (Cornea verticillata). Dieses Merkmal findet man fast durchgängig bei den betroffenen Männern, aber auch bei 70-90 % der Frauen. Mit bloßem Auge sind die Veränderungen allerdings nicht zu erkennen. Es muss eine spezielle augenärztliche Untersuchung mit der Spaltlampe erfolgen. Darüber hinaus können bei Fabry-Patienten auch Linsentrübungen auftreten (sog. Fabry-Katarakte).
Mit zunehmendem Lebensalter kommt es in der Niere zu ausgeprägten GL-3 Ablagerungen. Bei männlichen Fabry-Patienten steht die Nierenbeteiligung klinisch ganz im Vordergrund des Krankheitsverlaufs. Unbehandelt erleidet die Mehrzahl der männlichen Patienten mit zunehmendem Alter eine Nierenschwäche. Erstes Anzeichen einer Nierenbeteiligung ist eine erhöhte Eiweißausscheidung im Urin (sog. Proteinurie), die ab dem 20. Lebensjahr nachweisbar ist und mit zunehmendem Alter stetig zunimmt. Bei unbehandelten männlichen Patienten endet dieser Prozess häufig im Nierenversagen und die Betroffenen müssen an die Dialyse oder transplantiert werden. Es gibt auch Patienten mit einer sog. Nierenvariante, die außer der Nierenschädigung so gut wie keine weiteren Merkmale der Fabry-Erkrankung aufweisen.
Etwa jeder dritte Fabry-Patient klagt über Herzbeschwerden. Bei Männern beginnt die Herzbeteiligung um das 30. Lebensjahr und schreitet kontinuierlich fort. Bei Frauen treten Herzbeschwerden ca.10 Jahre später auf. Erste Anzeichen einer Herzbeteiligung sind Rhythmusstörungen und Luftnot vor allem bei Belastung. Meist besteht eine sog. linksventrikuläre Hypertrophie (Herzwandverdickung). Bei einzelnen Patienten kommt es nur am Herzen zu den Fabry-typischen Ablagerungen. Diese Herzvariante der Fabry-Erkrankung scheint häufiger zu sein, als man früher dachte. Solche Patienten haben ausschließlich eine Beteiligung des Herzens, andere Organe sind nicht betroffen.
Bei den meisten männlichen Fabry-Patienten ist die Schweißproduktion vermindert. Die Betroffenen haben häufig eine sehr trockene Haut und sind gegenüber größeren Temperaturschwankungen bzw. körperlichen Anstrengungen empfindlich. Sowohl große Hitze wie auch Kälte wird schlecht vertragen. Bei vielen Patienten ist auch die Tränen- und Speichelproduktion reduziert. Die verminderte Fähigkeit zu Schwitzen tritt bereits in der Kindheit oder im Jugendalter in Erscheinung. Fachleute führen die Hypohidrose auf Nervenschädigungen und Ablagerungen in den Schweißdrüsen zurück.
Sowohl das zentrale (Gehirn und Rückenmark) als auch das periphere (Nerven wie z.B. der Ischiasnerv) Nervensystem sind beim Morbus Fabry betroffen. Typische Symtome sind:
Nervenschmerzen: Brennende Schmerzen in Händen oder Füßen (sog. Akroparästhesien) sind meistens die ersten Beschwerden bei Morbus Fabry und treten bei etwa 80 % der Patienten bereits im Alter zwischen 5 und 10 Jahren auf. Typisch sind auch Missempfindungen wie Taubheit, Kribbeln oder Ameisenlaufen. Zum Teil haben schon Kleinkinder anfallartig heftig brennende Schmerzen in Händen und Füßen, die oft von fieberhaften Infekten begleitet werden. Die Schmerzen können wenige Minuten bis zu mehrere Tage anhalten. Oft werden diese so genannten "Fabry-Krisen" durch Infektionen, körperliche Belastung, Müdigkeit oder Stress ausgelöst. Auch Wetterveränderungen können eine Rolle spielen. In seltenen Fällen haben Fabry-Patienten auch ständig brennende Schmerzen oder Missempfindungen in Händen und Füßen. Im Erwachsenenalter verringern sich bei vielen Patienten die Schmerzen oder sie verschwinden ganz. Möglicherweise ist dies ein Gewöhnungseffekt. Wahrscheinlicher ist jedoch, dass mit zunehmender Krankheitsdauer die Nervenfasern so stark geschädigt sind, dass Schmerzsignale gar nicht mehr vollständig weiter geleitet werden.
Schlaganfälle und Gehirnläsionen: Störungen des zentralen Nervensystems (Gehirn und Rückenmark) zählen zu den späten Komplikationen des Morbus Fabry. Etwa ein Viertel der Patienten hat im Alter ab 25 Jahren zumindest vorübergehend Durchblutungsstörungen im Gehirn. Manche Patienten erleiden bereits vor dem 50. Lebensjahr einen Schlaganfall. Gefäßerkrankungen des Gehirns sind nach dem Nierenversagen die zweithäufigste Todesursache bei unbehandelten männlichen Fabry-Patienten. Weitere Beschwerden, die auf einer Schädigung des zentralen Nervensystems beruhen, sind Schwindel, Übelkeit und Kopfschmerzen. Auch kommt es bei Fabry-Patienten gehäuft zu einem akuten Verlust des Gehörs (sog. Hörsturz).
Kleine Schlaganfälle, die meist unbemerkt bleiben, können Gehirnläsionen bedingen, die erst in ihrer Summe im Verlauf Symptome machen. Hierzu gehört v. a. eine verminderte kognitive Leistungsfähigkeit wie z.B. Gedächtnisstörungen oder eine verminderte Konzentrationsfähigkeit.
## Bilder einbauen ##
Verdacht auf Morbus Fabry – was tun?
Bei Verdacht auf Morbus Fabry vereinbaren Sie direkt einen Termin mit uns! Hier erfolgt dann eine erste körperliche Untersuchung. An der Eingangsuntersuchung sind die Nephrologen, die Neurologen und die Kardiologen beteiligt. Zudem erfolgt die Blutabnahme für die entscheidenden Laboruntersuchungen. Ein Ergebnis ist in etwa 14 Tagen vorhanden.
Terminvereinbarung
Telefonische Anmeldung
+49 251 83-47518
Zusätzliche Hinweise kann eine Familienanamnese liefern. Treten ähnliche Symptome bei Familienmitgliedern auf oder leiden Verwandte an Nierenerkrankungen, Schlaganfällen oder Herzproblemen mit unklarer Ursache, wird der Verdacht auf Morbus Fabry konkreter.
Zur Absicherung der Diagnose kann bei betroffenen Männern ein Labortest zum Nachweis einer erniedrigten oder fehlenden Enzymaktivität durchgeführt werden.
Bei potenziell betroffenen Frauen reicht die Messung der Enzymaktivität zum Nachweis des genetischen Defektes häufig nicht aus, da bei den meisten Frauen ein gesundes X-Chromosom und damit eine Rest-Enzymaktivität vorhanden ist. Bei Frauen ist daher zur Absicherung der Diagnose zusätzlich noch eine Genanalyse erforderlich.
Die korrekte Diagnose bedeutet für die Betroffenen, dass die Krankheit endlich identifiziert ist und damit gezielt behandelt werden kann.
Bedeutung der frühzeitigen Diagnose
Die rechtzeitige Diagnose ist für die Betroffenen sehr wichtig, da der Enzymmangel durch eine sog. Enzymersatztherapie ersetzt werden kann. Je früher die Erkrankung diagnostiziert wird, desto eher kann mit der Behandlung begonnen werden, und damit kann das Fortschreiten der Erkrankung gestoppt werden.
Seit 2001 ist es möglich, Fabry-Patienten das fehlende Enzym α-Galaktosidase A zuzuführen und dadurch die Ablagerungen Globotriaosylceramid (GL-3) in Blutgefäßen und Geweben zu eliminieren. Mit dieser Behandlung können, bei frühzeitiger Diagnose, irreversible Organschäden vermieden werden. Die "Enzymersatztherapie" eröffnet vielen Patienten erstmals die Chance, bei guter Gesundheit ein normales Lebensalter zu erreichen. Je früher die Fabry-Erkrankung diagnostiziert wird, desto besser ist der langfristige Verlauf.
Im ersten Schritt wird meist die Verdachtsdiagnose aufgrund einer Auswertung der Symptome und Laborbefunde gestellt. Diese Verdachtsdiagnosen müssen anschließend über weitere diagnostische Verfahren abgesichert werden. Die Zusammenarbeit verschiedener Fachärzte ist hierbei von großer Bedeutung.
Bisher wird bei Morbus Fabry die richtige Diagnose statistisch erst nach etwa 25 Jahren gestellt. Bis dahin haben die Patienten durchschnittlich neun Fachärzte konsultiert. Viele Patienten sind verzweifelt und deprimiert, weil die behandelnden Ärzte oft keine konkreten Ursachen für ihre Beschwerden finden und die verschiedenen Therapieversuche deshalb keine dauerhafte Besserung bewirken.
Die korrekte Diagnose stellt daher, trotz des ernsten Befundes, für fast alle eine Erleichterung dar. Morbus Fabry bedeutet zwar, sich damit abfinden zu müssen, ein Leben lang mit einer Krankheit belastet zu sein. Die exakte Diagnose bedeutet aber auch, dass die Krankheit endlich einen Namen hat und gezielt behandelt werden kann.
Therapie von Morbus Fabry
Die Behandlung von Fabry-Patienten beschränkte sich lange Zeit auf die Linderung der Beschwerden. Das heißt zum Beispiel, Schmerzen durch eine gute Schmerztherapie zu lindern, Magen-Darm-Beschwerden durch eine Diät vorzubeugen oder einer Verschlimmerung bereits aufgetretener Schäden an Herz oder Nieren durch Medikamente entgegen zu wirken. Seit dem Jahr 2001 ist eine spezifische Behandlung möglich geworden: Die Enzymersatztherapie
Die Enzymersatztherapie
Das unzureichend gebildete oder fehlende Enzym α-Galaktosidase A kann durch "biotechnologisch hergestellte Enzympräparate" ersetzt werden. Bei frühzeitigem Beginn der der Behandlung können die Betroffenen wieder ein fast normales Leben führen und auch die Lebenserwartung ist nicht wesentlich gemindert. Die Behandlung sollte deshalb möglichst früh noch vor dem Auftreten von strukturellen Organschäden beginnen. Die Beschwerden der meisten Patienten verringern sich unter der Therapie, bei einigen verschwinden sie sogar ganz.
Rechtzeitige Diagnose ist wichtig
Die rechtzeitige Diagnose ist für die Betroffenen sehr wichtig, da der Enzymmangel durch eine sog. Bei einem späten Therapiebeginn können nicht mehr alle Beschwerden rückgängig gemacht werden. Dennoch kann die Enzymersatztherapie auch in fortgeschrittenen Krankheitsstadien die Funktion von Organen stabilisieren oder sogar verbessern. Die Häufigkeit von schweren Komplikationen wie Nierenversagen, Herzwandverdickung und/oder Herzschwäche oder Schlaganfall wird verringert. Generell gilt: Je früher die Therapie beginnt, desto größer sind die Erfolge für den Patienten.
Das Bild veranschaulicht die Bedeutung einer frühzeitigen Diagnose und Behandlung des Morbus Fabry. Im Bild sieht man MRT-Aufnahmen einiger Gehirne von Fabry-Patienten. Es finden sich Läsionen des Gehirngewebes, wie sie beim Morbus Fabry typischerweise vorkommen. Krankes Gewebe erscheint im MRT-Bild weiß (einzelne Läsionen sind mit blauem Pfeil markiert). Im Laufe der Erkrankung nimmt bei unbehandelten Patienten die Läsionslast deutlich zu und umfasst schliesslich mitunter einen großen Teil des Gehirngewebes (Bild rechts). Diese Läsionen gelten als irreversibel. Durch eine frühe, gezielte Behandlung könnten viele solcher Gehirnschädigungen verhindert werden.
Für die Therapie sind regelmäßig alle 2 Wochen Arztbesuche notwendig. Das Enzym wird dann als Infusion verabreicht. Die Infusionen können je nach Dosierung und Verträglichkeit zwischen 90 min und 4 Stunden dauern.
Ferner sollten während der Behandlung auch regelmäßige Kontrolluntersuchungen in spezialisierten Fabry-Zentren wie in Münster stattfinden, um sicher zu stellen, dass die Therapie auch den gewünschten Erfolg hat. Die Behandlung muss lebenslang erfolgen.
Untersuchungsablauf im Fabry Zentrum
In unserem Zentrum betreuen wir Sie individuell, ganz besonders am Anfang der Therapie. Wir möchten Ihnen die Chance auf eine normale Lebenserwartung bieten, indem wir mit einer Enzymersatztherapie den angeborenen Gendefekt soweit als möglich ausgleichen.
Zudem werden dann noch bestehende Symptome nach den neuesten wissenschaftlichen Erkenntnissen behandelt, um Ihnen trotz der chronischen Erkrankung eine hohe Lebensqualität zu erhalten. Wir begleiten Sie auch nach Diagnosestellung und Therapiebeginn. Mit einem ambulanten Besuch einmal im Jahr in unserem Zentren, werden wir die Effektivität Ihrer Behandlung überprüfen.
Welche Untersuchungen werden zur Diagnosestellung durchgeführt?
Der Morbus Fabry ist wegen seiner Seltenheit und dem bunten klinischen Bild nicht leicht zu diagnostizieren. Zur Diagnosestellung erfolgt deshalb zunächst eine gründliche internistische und neurologische körperliche Untersuchung. Ergibt sich hierbei tatsächlich ein Hinweis auf einen Morbus Fabry, müssen neben speziellen Blutuntersuchungen auch die beteiligten Organe, wie Niere, Herz, Haut, Gehirn und Auge überprüft werden. Dies erfolgt durch die Fabry-Experten des Teams am Zentrum Münster. Manchmal sind auch feingewebliche Spezialuntersuchungen notwendig. Folgende Untersuchungen finden im Einzelnen statt:
- Körperliche Untersuchung durch Internisten
- Blutuntersuchung
- Bestimmung der Enzymaktivität
- Genotypisierung
- Urin-Untersuchung (Eiweißausscheidung)
- Ultraschalluntersuchung
- Niere
- Herz
- Hirnversorgende Gefäße an Hals und Kopf
- Klinisch-neurologische Untersuchung
- Elektrische Nervenmessung (Neurographie)
- Schichtbildaufnahme des Gehirns (MRT = Kernspintomographie)
- EKG
- Untersuchungen der Haut (Angiokeratome)
- Untersuchungen des Auges (Hornhaut- und Linsentrübungen)
Welche Untersuchungen finden bei den jährlichen Verlaufskontrollen statt?
Um optimale Therapie-Ergebnisse zu erzielen, sind regelmäßige Verlaufsuntersuchungen der am häufigsten betroffenen Organe (Niere, Herz und Gehirn) notwendig.
Hierzu ist der interdisziplinäre Behandlungsansatz sehr wichtig. Am Fabry-Zentrum Münster erfolgen die regelmäßigen Untersuchungen der Fabry-Patienten deshalb in der Nephrologie, der Neurologie und der Kardiologie. Beim Befall weiterer Organe (Auge, Haut, usw.) werden die Untersuchungen auf die jeweilige Fachrichtung erweitert. Die jeweiligen Experten sprechen sich über die Untersuchungsergebnisse und bestimmte Therapieoptionen ab und garantieren so eine optimale Versorgung der Patienten. Zu den jährlichen Verlaufskontrollen finden folgende Untersuchungen statt:
- Niere
- Ultraschall
- Eiweißausscheidung im Urin
- Bestimmung der glomerulären Filtrationsrate (Nierenfunktion)
- Herz
- EKG
- Echokardiogramm (Ultraschalluntersuchung)
- Bestimmung von NT-proBNP (empfindliche Messgrößen zur Bestimmung der Herzleistung)
- Gehirn und Nerven
- Neurographie
- Ultraschall der hirnversorgenden Gefäße
- klinisch-neurologische Untersuchung
- evtl. MRT des Kopfes/Gehirns
Alle Untersuchungen können ambulant durchgeführt werden. Der Zeitaufwand hierfür beträgt ca. einen Tag. Auch der Therapiebeginn erfolgt in der Regel in der Fabry-Ambulanz. Die ersten Infusionen werden hier durchgeführt.
Anschließend werden Sie zur Weiterbehandlung an den wohnortnahen Hausarzt überwiesen. Für die Diagnose und Behandlung in einem Fabry-Zentrum genügt die Überweisung des Hausarztes.

